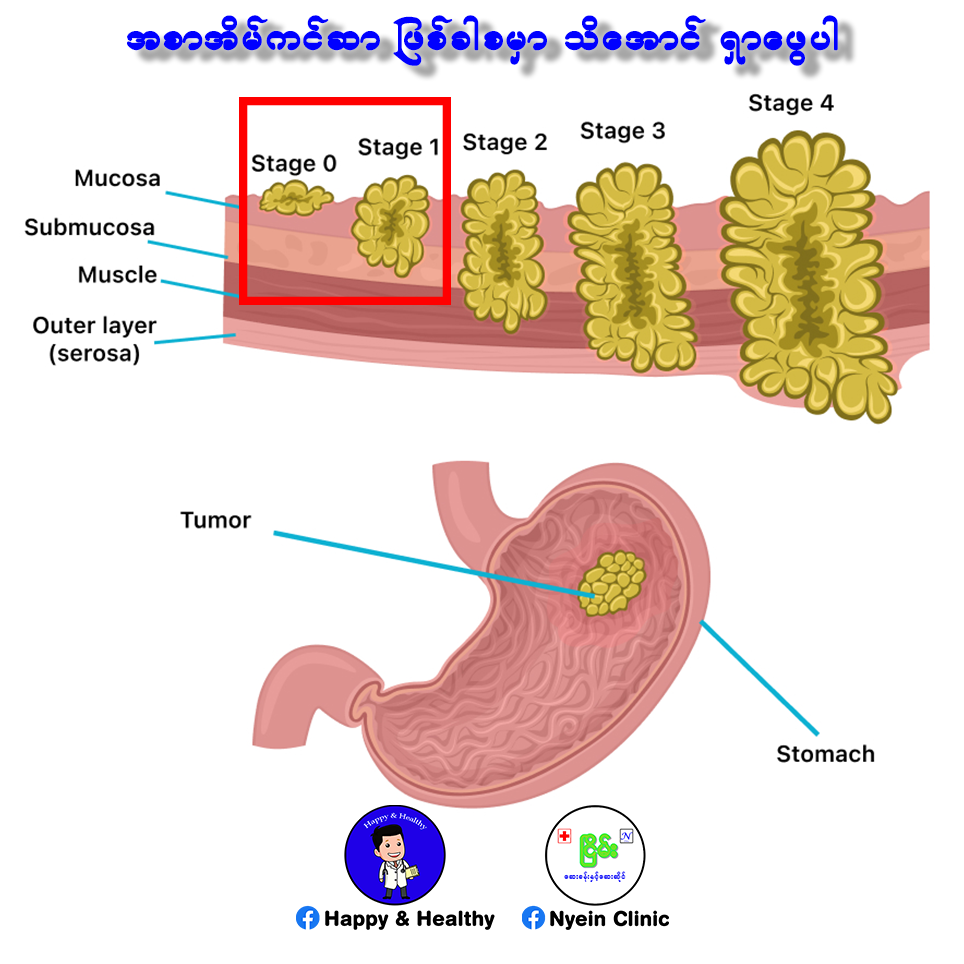
အစာအိမ်ကင်ဆာ ဖြစ်ခါစ အနေအထားမှာ တွေ့ရင် အရှင်းပျောက်အောင် ကုသနိုင်ခြေများပါတယ်။
အစာအိမ်နံရံမှာ အလွှာ ၄ လွှာရှိပါတယ်။ ဖြစ်ခါစ ဆိုတာ အစာအိမ်ကင်ဆာ အကျိတ် သို့မဟုတ် အနာက Mucosa ခေါ်အတွင်းဆုံး အသားနုလွှာမှာပဲ ရှိသေးရင် ဖြစ်စေ၊ Submucosa လို့ခေါ်တဲ့ အတွင်းဖက်မှ ဒုတိယအလွှာအထိပဲ ရောက်သေးရင်ဖြစ်စေ အဲ့ဒိအနေအထားကို ခေါ်ပါတယ်။ ပုံမှာ အနီရောင် လေးထောင့်ကွက်နဲ့ ပြထားပါတယ်။
စောစောတွေ့ဖို့ဆိုရင် ပထမဆုံးအချက်အနေနဲ့ အစာအိမ်မှန်ပြောင်းကြည့်သင့်တဲ့ လူနာတွေကို အချိန်မီ မှန်ပြောင်း ကြည့်ပေးနိုင်ဖို့ လိုပါတယ်။
Age Standardized Ratio (ASR) အရ လူတစ်သိန်းမှာ အစာအိမ်ကင်ဆာ အယောက် ၂၀ ကျော် ဖြစ်တယ်လို့ တွေ့ရှိရတဲ့ နိုင်ငံတွေကို အစာအိမ်ကင်ဆာ ဖြစ်နှုန်းများတယ် (High Risk) လို့ သတ်မှတ်ပါတယ်။
အဲ့လို နိုင်ငံတွေမှာ လူတိုင်း အသက် ၄၀ ကျော်ရင် အစာအိမ်မှန်ပြောင်း စကြည့်ပြီး ကောင်းရင်တောင် နှစ်နှစ်တစ်ခါလောက် ပြန်ကြည့်ပေးသင့်တယ်လို့ လက်ခံသတ်မှတ်ထားပါတယ်။
မြန်မာနိုင်ငံမှာ ASR လူတစ်သိန်းမှာ အစာအိမ်ကင်ဆာ ဘယ်နှစ်ယောက် ဖြစ်တယ်ဆိုတဲ့ Data အတိအကျ မရှိသေးပေမဲ့၊ နည်းတော့ မနည်းပါဘူး။
မကြာခဏ ဗိုက်အောင့်တတ်ရင် ကျွမ်းကျင်တဲ့ဆရာဝန်နဲ့ပြပြီး အစာအိမ်ပိုးစစ်ဆေးပါ။ စနစ်တကျကုသပါ။ အစာအိမ်ပိုးကြောင့် အစာအိမ်ကင်ဆာ ဖြစ်နိုင်ပါတယ်။
![]() အစာအိမ်ကင်ဆာ သံသယရှိလို့ အစာအိမ်မှန်ပြောင်းကြည့်သင့်တဲ့ လူနာတွေကတော့
အစာအိမ်ကင်ဆာ သံသယရှိလို့ အစာအိမ်မှန်ပြောင်းကြည့်သင့်တဲ့ လူနာတွေကတော့
![]() (၁) သွေးအန်ခြင်း၊ ကတ္တရာစေးရောင် ဝမ်းမည်းမည်းသွားခြင်း
(၁) သွေးအန်ခြင်း၊ ကတ္တရာစေးရောင် ဝမ်းမည်းမည်းသွားခြင်း
![]() (၂) Haemoglobin သွေးနီဓာတ်အားနည်းခြင်း (အစာအိမ်အူလမ်းကြောင်း သွေးယိုခြင်း ရှိနိုင်သည်ဟု ယူဆရသူများ)
(၂) Haemoglobin သွေးနီဓာတ်အားနည်းခြင်း (အစာအိမ်အူလမ်းကြောင်း သွေးယိုခြင်း ရှိနိုင်သည်ဟု ယူဆရသူများ)
![]() (၃) အစားအသောက်ပျက်ခြင်း၊ အကြောင်းမဲ့ပိန်လာခြင်း၊ အသက် (၅၀) ကျော်မှ ဖြစ်လာသော ဝမ်းဗိုက်အပေါ်ပိုင်း အောင့်ခြင်း
(၃) အစားအသောက်ပျက်ခြင်း၊ အကြောင်းမဲ့ပိန်လာခြင်း၊ အသက် (၅၀) ကျော်မှ ဖြစ်လာသော ဝမ်းဗိုက်အပေါ်ပိုင်း အောင့်ခြင်း
![]() (၄) အဖေ၊ အဖေ၊ သားသမီး၊ ညီအစ်ကို မောင်နှမအရင်းတွေမှာ အသက် ၅၀ မတိုင်မီ အစာအိမ်ကင်ဆာ ဖြစ်ဖူးရင် မိမိအသက် ၃၅ နှစ်ဝန်းကျင်မှာ အစာအိမ်မှန်ပြောင်း စကြည့်သင့်ပါတယ်။ အသက် ၅၀ နောက်ပိုင်းမှ အစာအိမ်ကင်ဆာ ဖြစ်ခဲ့တာဆိုရင်တော့ မိမိအသက် ၅၀ ဝန်းကျင်မှာ အစာအိမ်မှန်ပြောင်း စကြည့်သင့်ပါတယ်။
(၄) အဖေ၊ အဖေ၊ သားသမီး၊ ညီအစ်ကို မောင်နှမအရင်းတွေမှာ အသက် ၅၀ မတိုင်မီ အစာအိမ်ကင်ဆာ ဖြစ်ဖူးရင် မိမိအသက် ၃၅ နှစ်ဝန်းကျင်မှာ အစာအိမ်မှန်ပြောင်း စကြည့်သင့်ပါတယ်။ အသက် ၅၀ နောက်ပိုင်းမှ အစာအိမ်ကင်ဆာ ဖြစ်ခဲ့တာဆိုရင်တော့ မိမိအသက် ၅၀ ဝန်းကျင်မှာ အစာအိမ်မှန်ပြောင်း စကြည့်သင့်ပါတယ်။
![]() (၅) သင့်တော်တဲ့ဆေးနဲ့ တစ်လကျော်ခန့် ကုသပေးထားပေမဲ့ မသက်သာတဲ့ ဗိုက်အပေါ်ပိုင်းအောင့်ခြင်း
(၅) သင့်တော်တဲ့ဆေးနဲ့ တစ်လကျော်ခန့် ကုသပေးထားပေမဲ့ မသက်သာတဲ့ ဗိုက်အပေါ်ပိုင်းအောင့်ခြင်း
![]() (၆) နာတာရှည် အစာအိမ်ရောင်ခြင်းကြောင့် ဖြစ်သည့် ကင်ဆာဖြစ်လာနိုင်ဖွယ်များသော အသားနုလွှာ ပုံစံပြောင်းလဲမှုအား ပုံမှန် စောင့်ကြည့်စစ်ဆေး ကုသခြင်း
(၆) နာတာရှည် အစာအိမ်ရောင်ခြင်းကြောင့် ဖြစ်သည့် ကင်ဆာဖြစ်လာနိုင်ဖွယ်များသော အသားနုလွှာ ပုံစံပြောင်းလဲမှုအား ပုံမှန် စောင့်ကြည့်စစ်ဆေး ကုသခြင်း
![]() (၇) အူမကြီး၊ အူသိမ်နှင့် အစာအိမ်တွင် ကင်ဆာပြောင်းလဲနိုင်ခြေရှိသော အသားပိုလုံးများ ရာနှင့်ချီ၍ တွေ့ရတဲ့ မျိုးရိုးလိုက်သောရောဂါစုရှိသူများ
(၇) အူမကြီး၊ အူသိမ်နှင့် အစာအိမ်တွင် ကင်ဆာပြောင်းလဲနိုင်ခြေရှိသော အသားပိုလုံးများ ရာနှင့်ချီ၍ တွေ့ရတဲ့ မျိုးရိုးလိုက်သောရောဂါစုရှိသူများ
![]() (၈) ဓာတ်မှန်၊ အာထရာဆောင်း၊ CT ဓာတ်မှန် စသည်တို့တွင်တွေ့ရသော အစာအိမ်နှင့်အူသိမ်ပြဿနာများကို မှန်ပြောင်းဖြင့် မျက်မြင်တိုက်ရိုက် ကြည့်ရှုသေချာစေခြင်းနှင့် အသားစယူ၍ စစ်ဆေးခြင်း။
(၈) ဓာတ်မှန်၊ အာထရာဆောင်း၊ CT ဓာတ်မှန် စသည်တို့တွင်တွေ့ရသော အစာအိမ်နှင့်အူသိမ်ပြဿနာများကို မှန်ပြောင်းဖြင့် မျက်မြင်တိုက်ရိုက် ကြည့်ရှုသေချာစေခြင်းနှင့် အသားစယူ၍ စစ်ဆေးခြင်း။
(ကင်ဆာသံသယဖြစ်ဖွယ်ပုံရိပ်များ၊ အစာအိမ်/အူသိမ်အနာ၊ အစာအိမ်နှင့် အူသိမ် ကျဉ်းခြင်း/ပိတ်ခြင်း)
အစာအိမ်ကင်ဆာ ဖြစ်ခါစမှာ တွေ့ဖို့ အရေးကြီးတဲ့ ဒုတိယအချက်ကတော့ အစာအိမ်မှန်ပြောင်းကြည့်ချိန်မှာ စနစ်တကျ စေ့စေ့စပ်စပ် ကြည့်ပေးဖို့ပါ။
မှန်ပြောင်းကြည့်ချိန်မှာ အစာအိမ်အတွင်း အမြုပ်တွေ၊ အကျိအချွဲတွေ ရှင်းလင်းနေအောင် မှန်ပြောင်း မကြည့်မီမှာ Simethicone နဲ့ N-acetylcysteine လိုမျိုး ဆေးရည်ပမာဏ နည်းနည်း ကြိုတိုက်ပေးထားရပါတယ်။
မှန်ပြောင်းကြည့်ချိန်မှာ အနည်းဆုံး ၇ မိနစ်ကျော် အချိန်ပေးပြီး Systematic Screening Protocol for the Stomach (SSS) အတိုင်း အစာအိမ်နဲ့အူသိမ်ရဲ့ သတ်မှတ်နေရာ ၂၂ နေရာကို သေချာကြည့်ပြီး ဓာတ်ပုံမှတ်တမ်းယူပေးရပါတယ်။
အစာအိမ်နံရံရဲ့ လှိုင်းတွန့်တွေကြားထဲမှာ ကင်ဆာသံသယဖြစ်စရာ ပြောင်းလဲနေတဲ့ နေရာတွေ ဖုံးကွယ်ပြီး လွတ်မသွားအောင် လေကို သင့်တော်တဲ့ ပမာဏပေးပြီး ကြည့်ဖို့ လိုပါတယ်။
Mucosa ခေါ် အတွင်းဆုံးနံရံမှာ သံသယဖြစ်ဖွယ် ပြောင်းလဲမှုတွေ့ရင် မှန်ပြောင်းမှာပါတဲ့ Image Enhanced Endoscopy (NBI, BLI/FICE or similar) + Magnification နည်းပညာကို သုံးပြီး အသေးစိတ် ကြည့်ရှုစစ်ဆေးပေးရပါတယ်။
သံသယဖြစ်ဖွယ်နေရာနဲ့ တခြားနေရာတွေကနေ Sydney Protocol အတိုင်း Biopsy အသားစတွေ ယူရပါတယ်။
အသားစ အဖြေတွေကို ကျွမ်းကျင်တဲ့ ရောဂါဗေဒပါရဂူက စနစ်တကျ ကြည့်ရှုစစ်ဆေးပြီးရင်တော့ အစာအိမ်ကင်ဆာ ဖြစ်ခါစ အခြေအနေလားဆိုတာ သေချာ သိရပါပြီ။
ကင်ဆာ ဖြစ်ခါစအဆင့်မှာ တွေ့တယ်ဆိုရင် ခွဲစိတ်ဖို့မလိုပဲ မှန်ပြောင်းနဲ့ပဲ ကြည့်ပြီး ကင်ဆာဖြစ်နေတဲ့ နံရံအတွင်းလွှာကို ကျွမ်းကျင်တဲ့ အစာအိမ်အူလမ်းကြောင်း အထူးကုသမားတော်က အရှင်းပျောက်အောင် ဖြတ်ထုတ်ပေးလို့ ရပါတယ်။
References
- Yao K, et al. JGES Guideline. Digestive Endoscopy. 2020.
- Chiu PWY, et al. Asian Consensus. Gut. 2019.
- Banks M, et al. BSG Guideline. Gut. 2019.
- Bisschops Raf et al. ESGE Guideline. Endoscopy. 2016.
အစာအိမ်ကင်ဆာ အန္တရာယ်မှ ကင်းဝေးကြပါစေ
ဒေါက်တာငြိမ်းကိုဟိန်း
Happy & Healthy
အစာအိမ်နှင့်အူလမ်းကြောင်းအထူးကုသမားတော်
ခင်မင်သူတွေ သိအောင် မျှဝေပေးနိုင်ပါတယ်
